Hệ nhóm máu của mỗi người được xác định bởi nhóm máu ABO kết hợp với yếu tố Rh. Trên thế giới, khoảng 93-94% dân số có Rh+, và chỉ khoảng 6–7% số người mang nhóm máu Rh−, nên đây được xem là nhóm máu hiếm. Người có nhóm máu Rh− thường gặp khó khăn khi cần truyền máu khẩn cấp như tai nạn, phẫu thuật cấp cứu... và đặc biệt là phải đối mặt với vấn đề bất đồng nhóm máu mẹ - con trong quá trình mang thai, gây thiếu máu tán huyết nặng nề ở trẻ sau khi sinh nếu không được xử trí kịp thời.
Khoa Sơ sinh, Bệnh viện Việt Nam – Thụy Điển Uông Bí vừa tiếp nhận điều trị cho một bệnh nhi mang Rh+. Trẻ được sinh đủ tháng, là con thứ hai của người mẹ có nhóm máu Rh-. Trong thai kỳ, mẹ đã được tiêm dự phòng kháng D, trẻ chào đời khỏe mạnh và được theo dõi đúng quy trình.
Tuy nhiên, đến ngày thứ 2 sau sinh, trẻ bắt đầu có biểu hiện vàng da bệnh lý, phải điều trị chiếu đèn. Đến 25 ngày tuổi, trẻ được phát hiện thiếu máu nặng (Hgb 65 g/L – chỉ số thông thường là 130 g/l) – biến chứng tan máu thường gặp do bất đồng nhóm máu Rh. Các bác sĩ đã điều trị IVIG (liệu pháp Globulin miễn dịch tiêm tĩnh mạch), truyền hồng cầu nhóm O, Rh- cho trẻ. Sau 3 ngày, sức khỏe trẻ đã ổn định hơn.
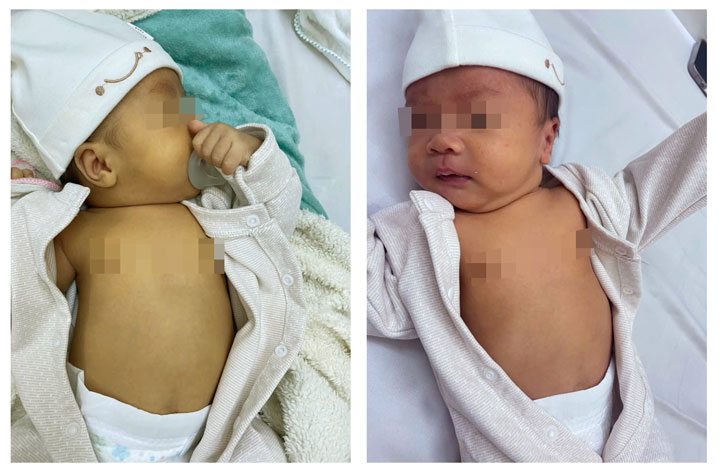
Trẻ bị vàng da nặng (hình trái) đã được điều trị ổn định (hình phải) tại khoa Sơ sinh
Qua trường hợp này có thể thấy mặc dù sản phụ đã chủ động tiêm dự phòng kháng D, tuy nhiên bất đồng Rh giữa mẹ và thai nhi vẫn gây ra tình trạng thiếu máu, vàng da nặng ở trẻ sau khi sinh. Với những sản phụ mang Rh-, nếu không được tiêm dự phòng kháng D đúng thời điểm, có thể gây ra nguy hiểm cho thai nhi:
- Thai nhi có thể thiếu máu nặng ngay trong bụng mẹ: Kháng thể từ mẹ có thể tấn công hồng cầu của thai, gây thiếu máu, suy tim, gan lách to.
- Nguy cơ phù thai (Hydrops fetalis): Là biến chứng nặng nề nhất, có thể khiến trẻ tràn dịch màng phổi, màng bụng; tim to, gan to; suy thai cấp và tử vong trước khi kịp chào đời.
- Nguy cơ tử vong chu sinh cao: Trước khi có biện pháp tiêm dự phòng kháng D, bất đồng Rh từng là một trong các nguyên nhân phổ biến gây thai chết lưu và tử vong sơ sinh.
- Tình trạng vàng da nặng nề: Vàng da sơ sinh phần lớn là sinh lý. Nhưng vàng da do tan máu (như trong bất đồng Rh) có thể tiến triển rất nhanh. Nếu không được phát hiện sớm có thể dẫn đến tình trạng Bilirubin tăng quá cao (nguy cơ nhiễm độc bilirubin, gây tổn thương não không hồi phục), bệnh lý não do bilirubin (Kernicterus) có thể để lại di chứng suốt đời như điếc, rối loạn vận động, bại não, chậm phát triển trí tuệ…; Nguy cơ phải thay máu (Nếu trì hoãn phát hiện, điều trị chậm, bé có thể cần thay máu cấp cứu), tăng nguy cơ thiếu máu muộn (Do tan máu kéo dài – biểu hiện như trường hợp nêu trên).
Qua đây, các bác sĩ Bệnh viện khuyến cáo, các gia đình cần hết sức lưu ý những điều sau để phòng ngừa tối đa tai biến do bất đồng Rh:
- Làm xét nghiệm nhóm máu Rh ngay từ lần khám thai đầu tiên.
- Mẹ mang Rh- cần tiêm dự phòng kháng D đúng thời điểm (28 và 34 tuần).
- Trẻ sinh ra từ mẹ mang Rh- dù sinh thường, khỏe mạnh vẫn phải được theo dõi vàng da sát trong những ngày đầu và tái khám đúng hẹn.
- Khi thấy trẻ vàng da, không tự theo dõi ở nhà nếu mức độ vàng tăng nhanh.
Sau khi sinh, nếu trẻ có một trong những dấu hiệu dưới đây cần đưa trẻ đến cơ sở y tế có chuyên khoa sơ sinh khám ngay:
- Vàng da lan nhanh, lan xuống tay chân
- Trẻ bú kém, bỏ bú
- Lừ đừ, ngủ nhiều bất thường
- Thở nhanh, kích thích hoặc quấy khóc khác thường
- Trẻ trông “nhợt nhạt hơn” hoặc mệt
Khoa Sơ sinh, Bệnh viện Việt Nam – Thụy Điển Uông Bí luôn đồng hành cùng các bậc phụ huynh trong việc phát hiện sớm, điều trị kịp thời các nguy cơ, biến chứng có thể gặp ở trẻ sơ sinh, để có thể mang lại sự an toàn tối đa cho trẻ. Khi cần tư vấn, hỗ trợ trong việc chăm sóc, điều trị trẻ sơ sinh, hãy liên hệ ngay với chúng tôi:
- Khoa Sơ sinh: 0348539336
- Tầng 2, nhà DII, Bệnh viện Việt Nam – Thụy Điển Uông Bí
“Mỗi em bé khỏe mạnh là nguồn lực phát triển tương lai”